Intimitet og krop
Forfattere: Rikke Thor, sygeplejerske, sexolog, specialist i sexologisk rådgivning og Annette Rasmussen, sygeplejerske, cand.cur., REHPA
Baggrund
Mange voksne vurderer, at et godt sexliv er vigtigt. Det er dokumenteret i Projekt Sexus, hvor 88 % af de mandlige respondenter angiver, at det er ’vigtigt’, ’meget vigtigt’ eller ’særdeles vigtigt’. Tallet er tilsvarende 73 % for de kvindelige respondenter. I alt deltog 62.675 voksne danskere i projektet (1).
Statens Institut for Folkesundhed har undersøgt sammenhængen mellem kronisk sygdom og seksuelle problemer. Resultatet af undersøgelsen viser, at både mænd og kvinder med kronisk sygdom angiver højere grad af seksuelle problemer end den raske del af befolkningen. Desuden angiver 60-70 % af de respondenter, der har angivet seksuelle problemer, at de aldrig har talt med en sundhedsprofessionel om dette (2).
Dette underbygges af Kræftens Bekæmpelses Barometerundersøgelse (åbner som PDF), hvor hver tredje deltagende kræftpatient rapporterer at have behov for vejledning om seksualitet. Heraf fik 72 % af disse respondenterne ’ikke vejledning’ eller blot i ’mindre grad’ dette behov opfyldt fra de sundhedsprofessionelle (3).
REHPA Forskningsklinik indsamler patientrapporterede data i forbindelse med rehabiliteringsforløbene. Data fra 1.108 deltagere med og efter kræft på rehabiliteringsophold i perioden 2018-2023 fortæller, at 46 % af deltagerne ’hele tiden’ eller ’ofte’ mangler lyst til sex, mens 26 % angiver, at dette er tilfældet ’lejlighedsvis’. Desuden rapporterer 32 % af deltagerne, at fysiske problemer er årsag til dette (4).
Kræftplan V (link til ism.dk) inkluderer seksuelle udfordringer i indsatser mod senfølger i forbindelse med kræftdiagnose og -behandling (5). Dette er væsentligt at bemærke, da de kommunale kvalitetsstandarder fra 2024 ikke rummer standarder svarende til det seksuelle område (6).
Med en kræftsygdom i forgrunden kan fagpersoner let komme til kun at rette opmærksomheden mod de fysiske problemer, som kræftsygdom og -behandling kan medføre. En bio-psyko-social tilgang åbner dog for mange forskellige årsager til seksuelle problemer (7).
Seksuelle problemer og intimitet er ofte tæt forbundet. Det viser Graugaard med kærlighedens tre komponenter:
- Lidenskab
- Intimitet
- Engagement
Hvor engagement i den seksuelle aktivitet er en forudsætning (2). For kvinder med brystkræft og deres partnere tyder det på, at følelsesmæssig nærhed øger parrets tilfredshed med deres sexliv (8). For singler, der lever med længerevarende alvorlig sygdom, kan behov for intimitet og sex være vanskeligt at få dækket, og det kan være svært at opsøge nye situationer med potentielle kærester eller erotiske kontakter (7, s. 430).
Ifølge Vidensråd for Forebyggelse kan seksualitet bidrage til meningsfuldhed for den enkelte og kan give vedkommende en sammenhængskraft, når meningsløshed truer (9). Vidensrådet mener, at for at opnå seksuel sundhed skal mennesket være i besiddelse af bl.a.:
- Livsmod, selvrespekt og kropslig integritet.
- Viden og handlekompetence vedrørende seksualitet for at kunne søge hjælp.
- At kunne afstemme seksuelle forventninger og mål under aktuelle vilkår og ressourcer (9).
Formål
Formålet med indsatsen Intimitet og krop er, at deltagerne får:
- Erfaring med, hvordan intimitet og seksualitet kan omtales.
- Viden om fysiologiske processer i forbindelse med seksualitet og intimitet, og hvilken indflydelse det har på individet selv og et eventuelt samliv med både en fast partner eller skiftende partnere.
- Viden om livstruende sygdoms indflydelse på behov for intimitet og seksualitet i et individuelt-, par- og kønsperspektiv.
- Forståelse for udvalgte medikamenters bivirkninger og senfølger af betydning for intimitet og seksualitet.
- Inspiration til handlemuligheder eller yderligere hjælpeforanstaltninger, der kan være hensigtsmæssige i den enkeltes situation.
- Inspiration til, hvordan de kan udleve seksualitet og intimitet i en rehabiliterende og pallierende sammenhæng.
Indhold
Indholdet i indsatsen er tilrettelagt ud fra PLISSIT-modellen fra 1976. Modellen er henvendt til sundhedsprofessionelle og er rettet mod den individuelle rådgivning om seksuelle behov og problematikker (10; s. 747-751, 11). PLISSIT-modellen er her referenceramme for undervisning i denne gruppebaserede indsats.
Figur: PLISSIT-modellen (12)
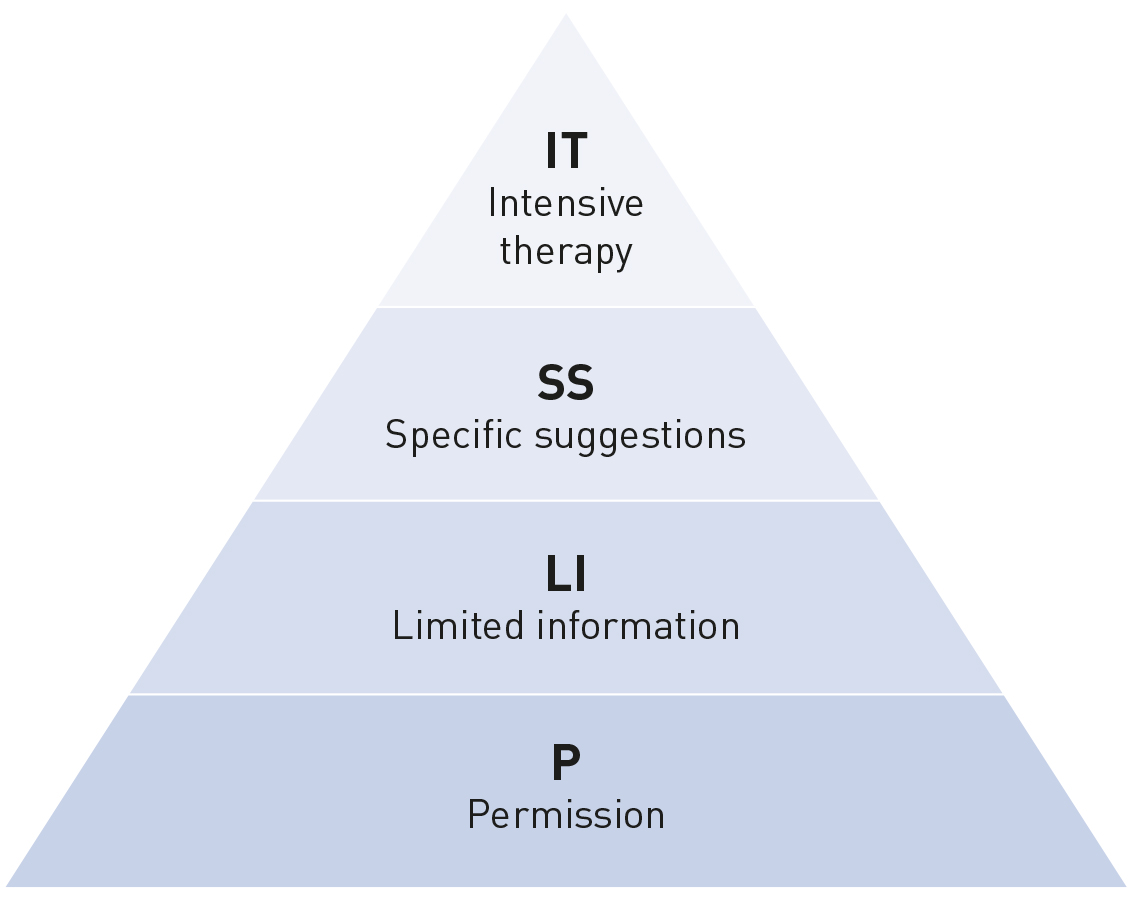
Permission (P) i PLISSIT-modellen handler om tilladelse til at tale om intimitet og seksualitet. Tilladelsen ligger implicit ved deltagernes tilstedeværelse. Indsatsen indgår som en fast del af den samlende intervention. Men den enkelte deltager kan altid fravælge en indsats, hvis de ikke finder den relevant. Deltagerne har på forhånd udfyldt REHPAs patientrapporterede oplysninger (PRO-data) før opholdets start. Her giver spørgsmålene om seksualitet et overblik over, hvor mange i gruppen der har angivet problemer. På baggrund af disse data tilpasser underviseren indholdet i forhold til deltagernes alder, livsfaser, rehabiliteringsbehov og diagnoser.
Limited information (LI) i PLISSIT-modellen åbner for præsentation af generel viden om, hvilke gener mennesker med kræftsygdom typisk oplever, herunder bivirkninger og senfølger, samt normale psykosociale reaktioner. De konkrete fysiske sexologiske komplikationer afhænger af diagnose og dermed sygdommens kropslige placering samt behandling.
De biologiske gener omfatter ofte: Forstyrret hudsensibilitet, smerter, tørre slimhinder, rejsningsbesvær, beskadigede eller amputerede kønsorganer (7, s. 439).
De psykologiske gener omfatter ofte: Manglende lyst, frygt, angst og depression, forstyrrelser af kønsidentitet og ’body image disorder’ (7, s. 439).
De sociale gener dækker ofte: Relationelle konflikter, undgåelsesadfærd og ensomhed (7, s. 439).
I undervisningen lægges vægt på, at intimitet fortsat kan være af stor betydning ved fremskreden sygdom (13).
Specific Suggestions (SS) indgår blot på konkret forespørgsel fra deltagerne, og underviseren henviser til at tage temaet op i den individuelle samtale (link til indsatsen på rehpa.dk).
Intensive Therapy (IT) imødekommes ikke i undervisningsrummet, men deltagerne får viden om, at det kan være relevant at indgå i et mere intensivt terapeutisk forløb, få reel somatisk behandling eller få mere specifik vejledning. REHPA henviser primært til regionale senfølgeklinkker, myndighedsinstitutioner og dernæst til private sexologer. Ved sidstnævnte betones det, at deltageren vælger fra medlemslisten hos Dansk Forening for Klinisk Sexologi for at sikre kvalitet i behandlingen.
Ved behov vejledes deltagerne til at søge mere specifik information og hjælp ved:
- De regionale senfølgeklinikker (oversigt via Senfølgerforeningens hjemmeside), der kræver henvisning fra egen læge.
- Sexologisk Center i Region Nordjylland, der tilbyder behandling ved komplekse seksuelle problemer. Henvisning foregår via egen læge.
- De regionale sexologiske klinikker (find via sundhed.dk), hvor behandling tilbydes til komplekse seksuelle problemer. Egen læge henviser.
- Kræftens Bekæmpelse, hvor konkrete råd og vejledning er tilgængelig. Kræftens Bekæmpelses rådgivninger eller Kræftlinjen på tlf. 80 30 10 30.
- LBGT+ Rådgivningen, der er for alle, der har spørgsmål om køn, krop og seksualitet.
Underviseren anbefaler side 17 i Kræftens Bekæmpelses pjece Kræft og seksualitet, der indeholder spørgsmål og svar, som hjemmearbejde til fortsat indsats rettet mod det, som den enkelte finder værdifuldt (3). Pjecen er tilgængelig i undervisningen.
Den dialogbaserede undervisning giver deltagerne mulighed for at tilegne sig indsigt og viden i et trygt rum for derigennem at kunne forholde sig til egne behov og handlemuligheder mod et meningsfuldt liv på dette område og derved øget livskvalitet.
Tids- og læringsrum
Indsatsen er tidsmæssigt placeret på fjerde dagen i forløbet, så der er opnået en vis tryghed blandt deltagerne. Den varer halvanden time.
Underviseren må være lydhør og have indføling med deltagernes behov for viden, integritet og værdier. Det kræver didaktisk omtanke, og ofte kan vedkommende invitere til spørgsmål og gøre disse til et generelt tema: ’Tak for at du spørger om det, der vedrører mange’.
Det er væsentligt at være opmærksom på, at dette felt ofte er præget af blufærdighed, fordomme og usikkerhed hos både modtager og den professionelle, hvilket omtales som et ’tovejstabu’ (14, s. 293). Derfor er det væsentligt at omtale og aftale tavshedspligt i gruppen. Dette er ikke kun i forhold til underviseren, men også deltagerne imellem, fordi tavshedspligten kan give større tryghed til at kunne omtale egne udfordringer.
Forskningsklinikken har erfaringer med at dele hold svarende til køn, selvom Svend Åge Madsen betoner, at der må være en opmærksomhed på mandens adfærd og behov i forhold til sundhed og sygdom (15). Erfaringer fra forskningsklinikken peger på, at de bedste undervisningssituationer er der, hvor køn er blandet, men hvor de mandlige og kvindelige positioner og forskelligheder i håndtering er rammesat indledningsvis.
Kompetencer
Indsatsen varetages af en underviser med en professionsrettet relevant grunduddannelse, som fx sygeplejerske eller psykolog. Derudover kræves en godkendt relevant efteruddannelse eller videreuddannelse svarende til kompetencebehov og evt. profession.
Fagpersonen skal have opdateret viden om problematikker og handlemuligheder knyttet til senfølger inden for det seksuelle og intime område med reference til kræftsygdommens implikationer i bred forstand.
Desuden er erfaring med undervisning i tabuiserede emner til grupper samt viden om henvisningsmuligheder til yderligere rådgivning eller fysisk og psykisk behandling relevant.
Materialer
Du er velkommen til at bruge REHPAs materiale helt eller delvis i dit møde med borgere, der lever med eller efter kræft:
- Download PDF af det arbejdsark, deltagerne på forløbet arbejder med som led i indsatsen.
Referencer
- Frisch, M., Moseholm, E., Andersson, M., Andresen, J. B., & Graugaard, C. (2019). Sex i Danmark: Nøgletal fra projekt SEXUS 2017-2018. Statens Serum Institut og Aalborg Universitet. https://files.projektsexus.dk/2019-10-26_SEXUS-rapport_2017-2018.pdf
- Graugaard, C., Giraldi, A., & Møhl, B. (Red.). (2019). Sexologi: Faglige perspektiver på seksualitet. Munksgaard.
- Kræftens Bekæmpelse. (2023). Kræftpatienters behov og oplevelser med sundhedsvæsnet i opfølgnings- og efterforløbet: Kræftens Bekæmpelses Barometerundersøgelse, del 2. https://mediebibliotek.cancer.dk/m/5b9dba12203a8c06/original/Barometerundersgelsen-del2-2023.pdf
- Refer, I., Hulsbæk, S., Jarlbæk, L., Vind, A. B., & Mikkelsen, T. B. (2024). Rehabiliteringsbehov hos mennesker med livstruende sygdom: Opgørelse af selvrapporterede rehabiliteringsbehov blandt deltagere i forløb ved REHPA Forskningsklinik 2018-2023. REHPA, Videncenter for Rehabilitering og Palliation.
- Sundhedsstyrelsen (2025). Fagligt oplæg til Kræftplan V. Sundhedsstyrelsen.
- Sundhedsstyrelsen (2024). Forebyggelsestilbud til borgere med kronisk sygdom: Kvalitetsstandarder. Sundhedsstyrelsen.
- Laursen, B. S., & Højgaard, A. (2019). Seksualitet og somatisk sygdom. I E. Kristensen (Red.), Sexologisk udredning og behandling. I C. Graugaard, A. Giraldi, & B. Møhl (Red.), Sexologi: Faglige perspektiver på seksualitet (s. 429–430). Munksgaard.
- Rottmann, N., Hansen, D. G., Christensen, R. D., Hagedoorn, M., Frisch, M., Nicolaisen, A., & Johansen, C. (2017). Satisfaction with sex life in sexually active heterosexual couples dealing with breast cancer: A nationwide longitudinal study. Acta Oncologica, 56(2), s. 212–219. https://doi.org/10.1080/0284186X.2016.1266086
- Graugaard, C., Pedersen, B. K., & Frisch, M. (2015). Seksualitet og sundhed (s. 1–43). Vidensråd for Forebyggelse. http://www.vidensraad.dk/sites/default/files/vidensraad_seksualitet-sundhed_2015.pdf
- Kristensen, E. (2019). Sexologisk udredning og behandling. I C. Graugaard, A. Giraldi, & B. Møhl (Red.), Sexologi: Faglige perspektiver på seksualitet (s. 747-751). Munksgaard.
- Schantz Laursen, B., & Højer Mikkelsen, A. (2022). Håndbog i sygepleje: Sexologi. FADL’s Forlag.
- Annon, J. (1976) The PLISSIT Model: A Proposed Conceptual Scheme for the Beha- vioural Treatment of Sexual Problems. Journal of Sex Education and Therapy, 2, 1- 15.
- Sundhedsstyrelsen (2018). Forløbsprogram for rehabilitering og palliation i forbindelse med kræft. Sundhedsstyrelsen.
- Oxlund, B., Møhl, B., & Graugaard, C. (2019). Ældrelivets seksualitet. I C. Graugaard, A. Giraldi, & B. Møhl (Red.), Sexologi: Faglige perspektiver på seksualitet (s. 293). Munksgaard.
- Madsen, S. A. (2025). Argumentet for mænd: Fra rigtige mænd til mangfoldig maskulinitet. Gyldendal.
Udgivet marts 2026. Senest opdateret marts 2026.