Rehabilitering – indsatser for udvalgte generelle senfølger
REHPA har samlet materiale om og til vores multikomponente, gruppebaserede rehabiliteringsforløb for personer med og efter kræft og udvalgte senfølger – REHPA-forløbet Udvalgte senfølger, hverdagsliv og kræft – til dig, der er fagprofessionel i fx kommune eller region.
Den koordinerede og tværfaglige intervention er anvendelig til at håndtere udvalgte generelle senfølgeproblematikker i hverdagen mod et værdibaseret og meningsfuldt liv med eller efter kræft. Den samlende intervention kan tilpasses lokale forhold. Udvalgte indsatser kan også vælges ud og tilpasses til den enkelte borger, patient eller gruppe.
Indsatserne i interventionen er relevante i forbindelse med:
- Den patientrettede forebyggelse (Sundhedsloven § 119 – link til Danske Love)
- Genoptræning (Sundhedslovens § 140 – link til Danske Love)
- Sundhedsfremme (Sundhedsloven § 119)
- Indsatser ved generelle senfølger på niveau 1 og 2 svarende til Stepped-care (1).
Intentionen er, at du kan lade dig inspirere til egen praksis, når du samarbejder med borgere med tilsvarende problemstillinger og rehabiliteringsbehov på basisniveau.
Referencer er i teksten angivet med tal. Du finder den fulde reference i bunden af siden.
REHPA skal krediteres, når du benytter materialet
Du kan referere til materialet på denne måde:
REHPA, Videncenter for Rehabilitering og Palliation. (2026, marts). Sygdoms- og livsmestring for udvalgte generelle senfølger. rehpa.dk.
https://www.rehpa.dk/materialer/sygdoms-og-livsmestring-for-udvalgte-generelle-senfolger/
REHPA som kontekst
Multikomponent gruppebaseret rehabiliteringsforløb for personer med og efter kræft og udvalgte senfølger
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
REHPA Forskningsklinik har udviklet og implementeret et multikomponent, gruppebaseret rehabiliteringsforløb for personer med og efter kræft, der har udvalgte senfølger.
De kommunale kvalitetsstandarder, der udgør rammen om den patientrettede forebyggelse (2), rummer en række indsatser, hvor KRAM-faktorerne og sygdomsmestring træder frem. Men der åbnes også for andre temaer, som: søvn, energiforvaltning, håndtering af symptomer, som fx nedtrykthed, panik og isolation, træning i kognitive teknikker (2).
Det er fortsat meget forskelligt, hvordan den patientrettede forebyggelse, herunder rehabilitering på kræftområdet, udfoldes i de enkelte kommuner. Dette er bl.a. kortlagt af REHPA (link til projektside på rehpa.dk) i 2021 (3).
REHPA Forskningsklinik har til opgave at udvikle, afprøve og bidrage med forskningsbaseret klinisk viden om interventioner, hvor der i Danmark fortsat kan være sparsom viden om aktuelle problemstillinger og forandringer i det nære sundhedsvæsen (4).
Primo 2026 afventer REHPA (og resten af sundhedssektoren), hvordan den nye sundhedsreform og Kræftplan V (link til ism.dk) i samspil med de 17 sundhedsråd tager hånd om den patientrettede forebyggelse og senfølgeområdet, og hvordan indsatser organiseres (5, 6).
Udvikling af intervention og materialer
Interventionen er udarbejdet af erfarne klinikere fra REHPA Forskningsklink på kandidat-, master- eller ph.d.-niveau og med professionerne:
- Ergoterapeut
- Fysioterapeut
- Psykolog
- Sygeplejerske.
Arbejdet er opdateret i perioden november 2024 til september 2025.
Forløbet hviler på litteraturgennemgang af national og international forskningsbaseret viden og kliniske retningslinjer. Der er lagt vægt på udvalgte retningslinjer fra European Society For Medical Oncology (ESMO) og kliniske retningslinjer om generelle senfølger (7) fra Dansk Multidisciplinære Cancer Grupper (DMCG).
REHPAs klinikere har på denne baggrund udviklet et tværfagligt og gruppebaseret rehabiliteringsforløb, der er multikomponent, koordineret og nonfarmakologisk.
Klinikergruppen trækker desuden på erfaringsbaseret viden fra mange års klinisk arbejde med målgruppens problemer og livssituationer i kontekst af forskningsklinikken. Interventionen er et forskningsbaseret bud på et sammenhængende forløb for et område, hvor der endnu ikke er udviklet standardiserede metoder og materialer på gruppeniveau i det nære sundhedsvæsen.
Materialet
Der er tale om et multikomponent gruppebaseret rehabiliteringsforløb for personer med og efter kræft og udvalgte senfølger, hvor interventionens kliniske indsatser er beskrevet til fagprofessionelle efter TIDieR-metoden (Template for intervention description of replication) (8).
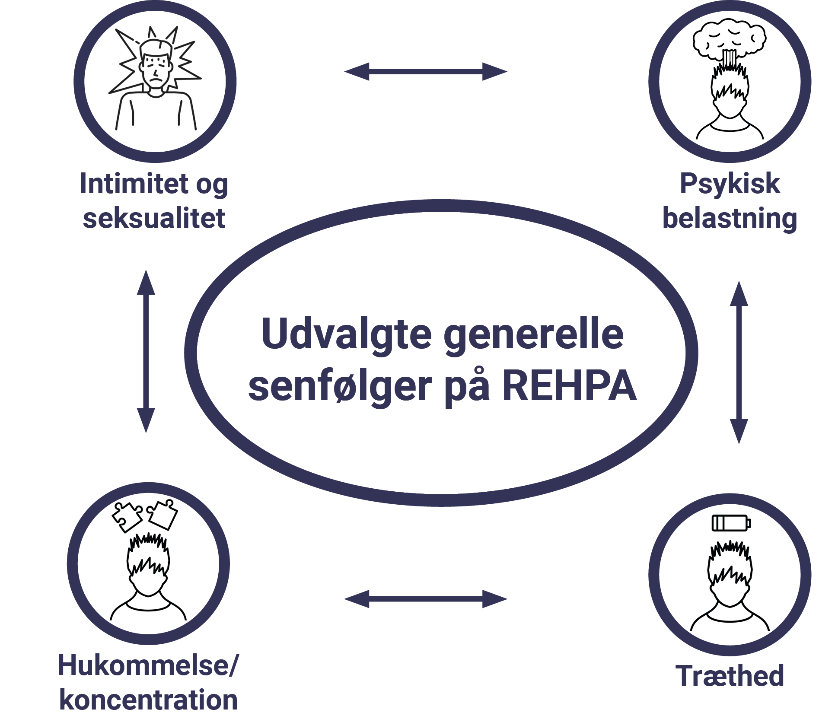
Interventionen omfatter indsatser for disse generelle senfølger:
- Fatigue
- Kognitive udfordringer
- Følelsesmæssig belastning
- Seksualitet og intimitet.
De kliniske indsatser i forløbet er:
- Arbejdsliv og rehabilitering (valgfri indsats)
- At være med det svære – en ACT-baseret tilgang
- Eksistens og mening (valgfri indsats)
- Energiforvaltning og pausetræning
- Fysisk aktivitet og bevægelse i naturen
- Fysisk aktivitet, krop og bevægelse
- Identitet og roller i forandring
- Individuelle samtaler
- Intimitet og krop
- Kilder til mening – kortmetoden (Værdier i livet)
- Kognitive vanskeligheder
- Kræftrelateret fatigue
- Meningsfulde aktiviteter
- Sundhedskompetence
- Værdier, mål og handleplan
- Yoga og mindfulness
Ud over beskrivelser af rammen for forløbene (beskrevet på denne side) og de enkelte kliniske indsatser (beskrevet på ovenstående sider), deler REHPA også materiale i form af:
- Arbejdsark fra det arbejdshæfte (åbner som PDF) , der indgår i forløbet på REHPA Forskningsklinik.
Arbejdsarkene er henvendt til borgere/deltagere. Hæftet har til formål at styrke personcentrering, deltagelse, engagement, læring og implementering i deres egen dagligdag (9, 10, 11, 12). - Undervisningsslides udarbejdet af de kliniske fagpersoner, det står for de enkelte komponenter. Slidesene fremgår på de enkelte indsatser.
Slidesene giver indsigt i, hvordan den konkrete didaktiske og pædagogiske praksis udfoldes. Sidst på forløbet sender forskningsklinikken slides til deltagerne for at støtte viden og værdibaserede engagerede handlinger mod et meningsfuldt liv (11).
Du er velkommen til at bruge materialet i mødet med dine borgere/patienter. Husk at kreditere REHPA.
Baggrund for en rehabiliteringsintervention rettet mod fire generelle senfølger
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
I 2017 publicerede Sundhedsstyrelsen en rapport, der beskrev den omfangsrige udbredelse af senfølger efter kræftsygdom og behandling (13). Senfølger blev her defineret som:
”helbredsproblemer, der opstår under behandling og bliver kroniske, eller som opstår og manifesterer sig måneder eller år efter behandlingen er afsluttet. Senfølgerne omfatter ny primær kræftsygdom og fysiske, psykiske eller sociale forandringer, der er en følge af kræftsygdommen og/eller behandlingen af denne” (13).
I dag kategoriseres senfølger inden for brystkræftområdet typisk i tre kategorier:
- Generelle senfølger på tværs af diagnoser
- Specifikke senfølger efter strålebehandling eller operation
- Specifikke senfølger efter kemoterapi, hormonbehandling etc. (14).
Kategoriseringen er taget med her, fordi den vurderes at dække på tværs af kræftdiagnoser.
Kræftplan V (link til ism.dk) lægger op til, at der de kommende år skal lægges endnu mere vægt på hjælp til mennesker med senfølger efter kræftdiagnose og behandling, samt hvordan disse indsatser skal organiseres i sundhedsvæsnet (6).
Forskningsklinikken har siden 2015 arbejdet med forskellige rehabiliteringsprojekter og forløb med målgrupper inden for kræftområdet og har dermed stor indsigt i rehabiliteringsbehov, der optræder hos denne målgruppe, samt anvendte metoder til arbejdet hermed.
I processen med at udvælge, hvilke generelle senfølger der skal indgå i dette multikomponente rehabiliteringsforløb, har der været tre afgørende faktorer:
- Opgørelse af patientrapporterede data (PRO) fra REHPA Forskningsdatabasen (åbner rapport som PDF), der bygger på svar fra 1.455 personer med eller efter kræft for perioden 2018-2023.
Data peger på, at de fremtrædende problemer hos klinikkens deltagere er: fatigue, smerter, følelsesmæssig belastning, herunder angst og depression, kognitive udfordringer, søvn og problemer med sociale og seksuelle funktioner (14). - Barometerundersøgelsen fra 2023 del 2 udarbejdet af Kræftens Bekæmpelse (åbner som PDF).
”Kræftpatienters behov og oplevelser med sundhedsvæsenet i opfølgnings- og efterforløbet” samler informationer fra 3.232 patienter og angiver følgende billede af, hvad der fylder for kræftpatienterne ca. 2,5 år efter kræftdiagnosen. Blandt de 70 %, der har angivet senfølger, er de hyppigste;- træthed/manglende energi (56 %)
- angst/bekymringer (25 %)
- afførings-/tarmproblemer (24 %)
- seksuelle problemer (23 %)
- problemer med vandladning (21 %)
- tristhed/nedtrykthed (21 %)
- føleforstyrrelser (20 %)
- hukommelse/kognition (20 %)
- smerter/ubehag (17 %)
- lymfødem (9 %).
Opgørelsen viser endvidere, at mange ikke oplever at få deres behov for indsats om det seksuelle område adresseret (16).
- De nationale, tværgående, kliniske retningslinjer om generelle senfølger (åbner som PDF) beskriver udredning og behandling på baggrund af tilgængelige evidens fra 2025.
Retningslinjerne har fokus på symptomreduktion. Derudover fokuserer de kliniske retningslinjer på: fatigue, søvn, angst, depression, frygt for tilbagefald, neurogene smerter og kognitive udfordringer. Det angives, at denne gruppe af generelle senfølger griber ind i hinanden og dermed forstærkes belastninger fra en senfølge til flere senfølger. Erfaringer peger på, at en effektiv indsats mod den generelle senfølge, der belaster borgeren mest, kan reducere belastninger fra andre generelle senfølger (7).
Dertil kommer, at der er indsatser, der på tværs af de generelle senfølger har positiv indflydelse på flere generelle senfølger på en gang. Her angives:
- Kognitive adfærdsterapier, herunder ACT og mindfulness-baserede indsatser
- Psykoeducation med viden om årsager, normalisering og handlemuligheder
- Fysisk træning (7).
På baggrund af ovenstående, hvor det ses at fatigue, psykisk belastning og kognitive udfordringer både er hyppigt forekomne og tæt forbundne senfølger, har REHPA Forskningsklinik valgt, at disse indgår i et koordineret rehabiliteringsforløb på basisniveau ud fra devisen at gøre mest mulig gavn for flest mulige (17).
Resultater fra Statens Institut for Folkesundhed, der har undersøgt sammenhængen mellem kronisk sygdom og seksuelle problemer viser, at personer med kronisk sygdom angiver højere grad af seksuelle problemer end den raske del af befolkningen. Desuden angiver undersøgelsen, at disse personer aldrig har talt med en sundhedsprofessionel om dette (17). Dermed fremstår det, at ’intimitet og seksualitet’ sjældent adresses af sundhedsvæsnet. Derfor har klinikken valgt at tage denne problematik med i den gruppebaserede intervention.
Interventionens udvalgte senfølger er illustreret i figuren, der er udarbejdet af REHPA:
Formål
Formålet med at gennemføre interventionen i REHPA Forskningsklinik er at få erfaringer med et tværfagligt, multikomponent, nonfarmakologisk, gruppe- og ACT-baseret rehabiliteringsforløb for mennesker med og efter kræft med førnævnte udvalgte generelle senfølger og problemer, der afstedkommer rehabiliteringsbehov.
For deltagerne er interventionens formål rettet mod bedring af funktionsevne og oplevet livskvalitet i hverdagen.
Overordnet referencerammer på tværs af interventionen
Referencerammen er en rehabiliterende tilgang og har derfor funktionsevne, aktivitet og deltagelse som øverste kontekst (9).
Med International Classification of Functioning, Disability and Health (ICF), der er vist i nedenstående figur (19), sættes den overordnende ramme om rehabiliteringsprocessen, der bl.a. er beskrevet af Wade (20).
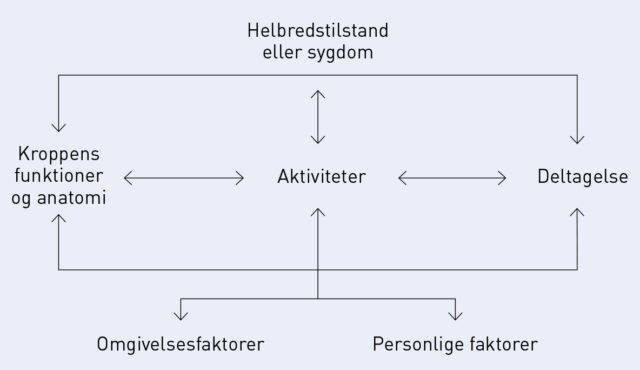
I rehabiliteringsprocessen i denne intervention er de personlige faktorer i ICF sammen med aktivitet og deltagelse (funktionsevne) i forgrunden for den enkeltes proces. Med de personlige faktorer i forgrunden vurderes i forskningsklinikken at ACT som interdiciplinær tilgang er en effektfuld måde at samarbejde med målgruppen om deres problemer (11).
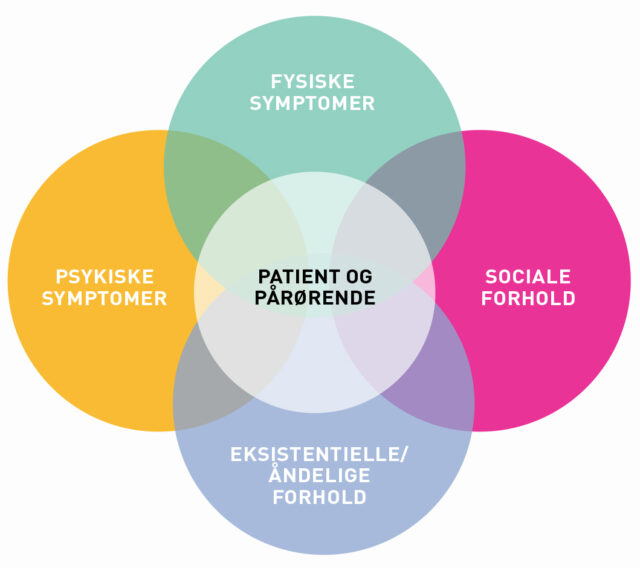
Derudover adresseres palliative problemstillinger hos den enkelte deltager med reference til Cicely Saunders Total Pain-begreb (21). Således søges mod at imødekomme deltagernes behov ud fra en holistisk tilgang, hvilket kan lade sig gøre, da klinikerne har kompetencer til at bevæge sig inden for disse felter på basisniveau. Dette indbefatter enten at intervenere selv eller ved at anvise vej til yderligere støtte, udredning eller behandling. Dermed er livskvalitet for den enkelte er et styrende element. Der kan tales om at integrere elementer fra palliation i rehabiliteringsprocessen (KRP) hos udvalgte deltagere (22).
Begreber fra sundhedspædagogikken supplerer ovenstående, her skal særligt fremhæves self-efficacy, der søger mod at styrke tillid til egne evner til at kunne handle i bestemte situationer. Derudover giver begrebet vicarios experience god mening i en gruppesammenhæng. Her hentydes til de erfaringer, man kan tilegne sig ved at iagttage eller lytte til personer, der ligner en selv og hvis fælles tredje man deler (23).
Herudover fremgår relevante professionsrettede teorier og metoder af de enkelte indsatser.
Målgruppe og visitation
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
Alle personer med og efter kræft fra hele Danmark kan søge om plads på forløbet, når de har en lægehenvisning og dokumenterede behov for rehabilitering efter kræftbehandling. Visitationskriterierne for denne type forløb kan ses på REHPAs hjemmeside (link hertil). Derudover udfylder potentielle deltagere et ansøgningsskema, som de får tilsendt via e-Boks, der sammen med lægehenvisningen danner grundlag for visitationen.
Personer på forløb i forskningsklinikken omtales som deltagere. Der er plads til 20 deltagere på hvert forløb. Interventionen er designet med:
- Et 5-dages ophold i forskningsklinikken i Nyborg
- Max 12 ugers hjemmearbejde
- Et 2-dages opfølgningsophold i Nyborg.
Til kommende deltagere er forløbet visualiseret af REHPA i figuren nedenfor:

Ansøgningsskemaet inviterer den enkelte deltager til dels af beskrive sine behov med egne ord, dels at forholde sig til omfanget af hver af de fire udvalgte, generelle senfølger på en numerisk rating scale (NRS).
Deltagelse kræver en markering af belastning i hverdagen plus en score på 4 eller derover på NRS for minimum to af de fire senfølger. Derudover skal personen have en score på minimum 4 på REHPA-skalaen. REHPA-skalaen bidrager til at vurdere, om der er relevante rehabiliteringsbehov at arbejde med. Det er baseret på deltagerens svar på, hvor tæt på – eller langt fra – vedkommende er på at leve det liv, han/hun gerne vil og kan med sygdom. Den er inspireret af arbejdet fra The NCCN Distress Thermometer (DT) (24).
Målgruppen forventes at angive problemer med at få hverdagen til at fungere, bl.a. pga. en af de fire udvalgte, generelle senfølger. Deltagerne kan have supplerende problemer og behov, der skal tages hånd om eller hjælpes til yderligere afklaring og støtte af i anden sammenhæng.
REHPA-deltagere skal kunne tage hånd om egne personlige forhold, som hygiejne og være selvmedicinerende. Derudover er det en forudsætning, at deltagerne kan forstå og gerne gøre sig forståelig på dansk eller engelsk, samt både kunne og have lyst til at indgå i et gruppebaseret tilbud.
Hvis et forløb har flere end 20 relevante ansøgere, træder de interne visitationskriterier i kraft, hvor deltagere prioriteres ud fra følgende kategorier:
- Mænd
- Forældre til hjemmeboende børn
- Personer, der bor alene
- Personer med anden etnisk herkomst end dansk.
Sidst, men ikke mindst, sammensættes gruppen, så alle deltagere har en anden deltager, som de kan relatere til, hvad angår alder, køn, livssituation og – om muligt også – diagnose. Det er desuden en forudsætning for deltagelse, at man indvilliger i at bidrage med data til REHPA Forskningsdatabase (link til projektside om databasen).
Alle henvisninger gennemgås ved visitation, hvor relevans, omfang og kompleksitet af den enkelte ansøgers rehabiliteringsbehov vurderes. Ansøgere med få og enkle behov henvises skriftligt til anden rehabilitering, fx kommunale tilbud. For at imødegå praktiske hensyn ved ankomst har deltagerne på forhånd fremsendt et oplysningsskema, der bl.a. indeholder spørgsmål om diæter m.v. For mere information om opholdet hos REHPA se PDF’en Velkommen til REHPA.
Rehabilitering kræver en indsats fra den enkelte deltager. Det er klinikkens erfaring, at et arbejde med ens rehabiliteringsbehov bedst lader sig gøre, når den primære behandling er afsluttet. For de personer, der lever med kræft over en længere periode eller årrække, kan rehabilitering være relevant flere gange undervejs i sygdomsforløbet.
Ovennævnte ramme for deltagelse betyder, at målgruppen er en selekteret gruppe.
REHPA Forskningsklinik
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
REHPAs kliniske indsatser gennemføres i REHPA Forskningsklinik i Nyborg, der ligger på Nyborg Sygehus’ matrikel. Du kan læse mere i forskningsklinikkens profilfolder (åbner som PDF).
Lokalerne er indrettet med inspiration fra designprincipperne for lindrende arkitektur, der er udviklet af REHPA i forbindelse med forskningsprojektet Arkitektur og Lindring (REHPA projektside) (25). Projekt Livsrum (link til projektside) har også givet inspiration til indretningen (26).
Deltagerne indlogeres på hotellignende værelser med egen nøgle. Deltagerne indtager deres måltider i spisestuen. REHPA tilbereder selv maden med inspiration fra Kræftens Bekæmpelses opskrifter, gældende anbefalinger på området samt efter årstiderne og primært af økologiske råvarer.
Uformelt samvær og fællesskab kan foregå i tilhørende havestue og dagligstue eller i det naturskønne område omkring Nyborg Slot og by.
De forskellige indsatser finder sted i stueetagen, hvor lyse og hjemligt indrettede rum udgør rammen.
Deltagerne er administrativt indlagt på Odense Universitetshospital. Ophold, program og individuelle rehabiliteringssamtaler dokumenteres i EPJ Syd. Desuden sendes epikrise til egen læge.
Professioner og uddannelse
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
Der findes ikke en fælles kompetenceprofil for rehabiliteringskompetencer hos fagpersoner. Hvidbogen om rehabilitering (åbner PDF) angiver syv rehabiliteringskompetencer, her står følgende kompetencer frem:
- Det at samarbejde med personer med behov for rehabilitering, herunder pårørende
- Samarbejde på tværs af fag, teams og organisationer.
Det er dog fortsat afgørende, at der er kvalitet i både den monofaglige og interdisciplinære tilgang (9).
Forskningsklinikkens rehabiliterende intervention er bygget op om forskellige koordinerede komponenter, hvor følgende fagligheder indgår:
- Ergoterapeut
- Fysioterapeut
- Sygeplejerske
- Psykolog
- Sexolog.
Alle er uddannede i – samt bliver fast superviseret i anvendelsen af – ACT som interdisciplinær tilgang i både de enkelte indsatser og de individuelle samtaler.
En socialrådgiver og en præst underviser på to valgfrie komponenter. Og en læge kan stå for den rehabiliterende samtaler, når der er diagnosespecifikke behov.
En oversigt over de anbefalede kompetencer fremgår for hver enkelt kliniske indsats under overskriften Kompetencer (find links til de enkelte indsatser øverst til venstre på siden).
Acceptance and Commitment Therapy som fælles tilgang på tværs af professioner
Forfatter: Christina Maar Andersen, ph.d., psykolog, REHPA
Medarbejderne i REHPA Forskningsklinik arbejder med en interprofessionel tilgang til rehabilitering, der også rummer udvalgte palliative elementer, hvor læger, ergoterapeuter, sygeplejersker, fysioterapeuter og psykologer indgår. Her danner Acceptance and Commitment Therapy (ACT) den teoretiske og metodiske ramme for indsatsen.
ACT og psykologisk fleksibilitet
ACT er særligt velegnet i arbejdet med mennesker i eller efter et kræftforløb, da tilgangen understøtter evnen til at rumme svære tanker og følelser uden at lade dem styre adfærden.
Centralt i ACT er begrebet psykologisk fleksibilitet, dvs. individets evne til bevidst og åbent at registrere og være med indre oplevelser i nuet og samtidig engagere sig i handlinger, der stemmer overens med personlige værdier (11).
Denne tilgang er særlig relevant i livssituationer præget af usikkerhed, tab og forandrede vilkår, hvor det kan være udfordrende at bevare retning, nærvær og handlekraft (27, 28, 29).
Interventionens ramme og kerneprocesser
Interventionen er multikomponent og integrerer ACT-kongruente elementer på tværs af indsatserne, hvor de førnævnte faggrupper bidrager i både individuelle samtaler og gruppebaserede indsatser.
Forløbene afholdes i REHPA Forskningsklinik over fem dage med efterfølgende opfølgning på 2 dage. ACT-processerne indgår i alle dele af interventionen gennem øvelser, refleksioner og værdibaseret målarbejde. Gennem denne tilgang støttes deltagerne i at udvikle og arbejde med psykologisk fleksibilitet og finde vej i det, de står i – uden at skulle fjerne eller ændre det, der er svært (30). Denne fleksibilitet udvikles gennem arbejdet med seks kerneprocesser i ACT (11):
- Accept: at være åben over for uønskede tanker, følelser og kropslige fornemmelser uden at forsøge at undgå eller undertrykke dem. Accept handler om at give plads til egne oplevelser i stedet for at kæmpe imod dem.
- Kontakt med nuet: at have en fleksibel opmærksomhed på det, der sker lige nu, i stedet for at blive fanget i tanker om fortiden eller bekymringer om fremtiden. Gennem nærvær kan man handle med større klarhed og intention.
- Defusion: at distancere sig fra sine tanker, så de ikke automatisk styrer ens handlinger. Tanker betragtes som mentale begivenheder, der kommer og går, frem for noget man nødvendigvis skal reagere på.
- Selvet som kontekst: at kunne tage et skridt tilbage og betragte sine egne tanker og følelser udefra – som en slags tilskuer – i stedet for at være fanget i dem eller tro, at man er dem. Det handler om at opleve, at der er en del af én selv, som observerer, og som ikke forandrer sig, selvom tanker og følelser gør det.
- Værdier: at afklare, hvad der virkelig betyder noget og lade disse værdier fungere som pejlemærker for handlinger og beslutninger. Værdier skaber retning og mening i livet.
- Engageret handling: at bevæge sig aktivt i retning af sine værdier, selv når der opstår indre barrierer, som tvivl, frygt eller ubehag. Det handler om at tage meningsfulde skridt mod et værdibaseret liv (11).
At leve med større grad af fleksibilitet og autenticitet
ACT er oprindeligt udviklet som en terapeutisk tilgang med fokus på at fremme psykologisk fleksibilitet, primært i individuelle eller gruppebaserede terapiforløb. Dog er de underliggende processer i ACT ikke begrænset til en terapeutisk kontekst. De kan udvikles og integreres i en bred vifte af interventioner og hverdagsaktiviteter, hvor mennesker støttes i at navigere deres liv med større fleksibilitet og autenticitet (31, 32, 33, 34).
ACT i en tværfaglig rehabiliteringsramme
På REHPA standardforløb – samt i udvalgte andre protokollerende forløb i REHPA Forskningsklinik – anvendes ACT-kerneprocesserne i en tværfaglig eller interdisciplinær sammenhæng, hvor de understøtter rehabilitering og delelementer af palliation gennem forskellige indsatser, fx igennem øvelser med: mindfulness, defusion med tanker samt at slippe kampe. ACT-kerneprocesserne implementeres i rehabilitering gennem varierede aktiviteter og faglige tilgange, der skaber mulighed for, at patienterne kan arbejde med psykologisk fleksibilitet i praksis – både individuelt, sammen og i samspil med de sundhedsprofessionelle – frem for en traditionel terapeutisk ramme (30, 31).
Indsatser rettet mod senfølger
Den tværfaglige multikomponente intervention rettet mod de fire udvalgte senfølger (fatigue, kognitive vanskeligheder, psykisk belastning samt seksualitet og intimitet) er designet til at integrere ACT-kerneprocesserne på tværs af forskellige indsatser og metoder, der understøtter psykologisk fleksibilitet, engagerende handlinger og livskvalitet.
Indsatserne inkluderer:
- Identifikation af den enkeltes værdier
- Psykoedukation og undervisning
- Fysisk aktivitet i naturen
- Yoga og mindfulness
- Meningsfulde aktiviteter
- Gruppeterapi
- Individuelle samtaler
- Arbejde med mål og handleplan.
Disse elementer skaber en helhedsorienteret ramme, hvor ACT-kerneprocesserne bruges til at fremme livskvalitet og håndtering af de udvalgte, generelle kræftrelaterede senfølger.
Accept som vej til handlekraft og livskvalitet
ACT anvendes i interventionen som en metode til at reframe deltagernes oplevelser og problemstillinger. Frem for at deltagerne fastholdes i en kamp mod svære tanker, følelser eller kropslige fornemmelser, støttes de i at opnå en accepterende tilgang til deres indre oplevelser.
Det oplevelsesorienterede element i ACT handler om en bevægelse væk fra kontrol og undgåelse – og hen imod accept og åbenhed over for de svære tanker og følelser, der følger med en belastende livssituation. Accepten retter sig ikke mod deltagernes livsomstændigheder, men mod det indre ubehag, som mange forsøger at undertrykke eller slippe væk fra. Når man i stedet giver dette ubehag plads, kan der frigøres mental energi og handlekraft, som kan rettes mod aktiviteter og relationer, der opleves som meningsfulde og værdibaserede. På den måde kan ACT støtte deltagere i at opleve flere handlemuligheder, bedre funktionsevne og større livskvalitet – også selvom de står midt i vedvarende belastninger (30).
Tilpasning
I REHPA tilpasses interventionen løbende ud fra ACT’s principper om psykologisk fleksibilitet. Det betyder, at deltagernes egne værdier, mål og erfaringer integreres i øvelser, refleksioner og handleplaner, så de kan arbejde videre med rehabiliteringen på en måde, der giver mening i deres liv.
Bemærk: den endelige proces med deltagernes identifikation af mål og handlinger på baggrund af egne identificerede værdier ligger til slut på hovedforløbet. Intentionen er at sikre viden om, erfaringer med samt de professionelles perspektiver på, hvad der giver mening for den enkelte at arbejde med hjemme, før beslutninger om mål og handleplan tages.
Læs mere om tilpasning i afsnittet om dette (længere nede på denne side).
Patientrapporterede oplysninger til behovsafdækning og dialog i REHPA
Forfatter: Patrick Hansen, cand.scient.san.publ., AC-konsulent, REHPA
Baggrund
For at kunne identificere og imødekomme individuelle problemstillinger hos deltagere, der lever med livstruende sygdom, bliver der indsamlet patientrapporterede oplysninger (PRO) i forbindelse med deltagelse i rehabiliteringsforløbene. Det er en del af den personcentrerede rehabilitering. PRO dækker over oplysninger, der kommer direkte fra patienten selv og giver indblik i patientens vurdering af egen helbredstilstand (35, 36).
De patientrapporterede oplysninger er ved modtagelsen ikke fortolket af klinikerne og kan dermed give et direkte billede af deltagernes egne oplevelser af symptomer, funktionsevne og livskvalitet. PRO-data understøtter klinikernes forberedelse og tilpasning af interventionen, da oplysningerne gør klinikerne i stand til at kende deltagernes problemer før ophold.
Forskningsklinikken har siden 2018 brugt PRO-spørgeskemaet Hvordan har du det? (HHDD). I 2025 har REHPAs datamanagergruppe opdateret spørgeskemaet som led i at kvalificere data og anvendelighed dels til personer med kræft, men også til personer med andre livstruende sygdomme.
Når PRO-data omsættes til et dialogstøtteark (se beskrivelse længere nede i denne tekst), er det et værdifuldt redskab for klinikkerne, når de forbereder sig til rehabiliteringssamtaler, samt til at strukturere og fokusere samtalerne på det, som er vigtigst for deltagerne, hvilket er i overensstemmelse med international litteratur (39).
REHPAs brug af PRO ligger i tråd med den generelle udvikling i Danmark og internationalt, hvor patientrapporterede oplysninger i stigende grad integreres i klinisk praksis for at styrke patientinddragelse, målrettet indsats og dokumentation af effekt (40).
PRO-skema på REHPA
HHDD-skemaet har en bio-psyko-social tilgang suppleret med eksistentielle spørgsmål. Skemaet adresserer domæner med reference til International Classification of Functioning (ICF) og Total Pain-modellen (se figurerne nedenfor), hvilket sikrer, at både fysiske, psykiske, sociale og eksistentielle aspekter belyses (9, 19, 37).
Illustration af ICF (19)

Illustration af Total Pain (37)

HHDD-skemaet sendes til visiterede, kommende deltagere via e-Boks tre uger før deltagelse på hovedforløb og igen forud for opfølgningen. Deltagerne opfordres til at udfylde skemaet inden for 10 dage, og der tilbydes støtte ved behov – eksempelvis telefonisk vejledning.
Skemaets spørgeområder omfatter bl.a. symptomer, funktionsevne, deltagelse i hverdagslivet, sociale relationer, arbejds- og fritidsliv, samt oplevelser af smerte, træthed og mening. Tabellen nedenfor viser en oversigt over de områder og elementer, der afdækkes, samt kilder til spørgsmålenes ophav.
HHDD-skemaet er et generisk skema, som alle deltagere i REHPA Forskningsklinik besvarer – både til denne intervention og andre projekter, dvs. på tværs af sygdomsgrupper. Når protokoller kræver det, suppleres skemaet med andre redskaber, der har reference til den protokols formål og dataindsamling.
PRO dialogstøtteark
I klinikken indgår PRO-data som et behovsafdækningsredskab, der også danner baggrund for et dialogstøtteredskab i forskningsklinikkens praksis. Se indsatsen om individuelle rehabiliteringssamtaler for yderligere information om anvendelsen.
Besvarelsen giver ikke svar på, hvilke problemer den enkelte vurderer mest egnede til at arbejde med mod et mere meningsfuldt liv med bedre funktionsevne og livskvalitet. Det arbejde sker i de rehabiliterende processer, herunder i de individuelle samtaler, værdier, mål og handleplansarbejde (begge links til indsatsene på rehpa.dk).
Dialogstøttearket er en emneinddelt oversigt, der genereres på baggrund af den enkelte deltagers besvarelse af HHDD-skemaet. Arket udarbejdes elektronisk via fastsatte algoritmer og cut-off-værdier, som markerer deltagerens belastningsgrad i form af grøn, gul eller rød farve. Oversigten giver et visuelt og overskueligt billede af deltagerens ressourcer og udfordringer.
Den fagprofessionelle samtalepartner bruger dialogstøttearket til den individuelle samtale under 5-dages opholdet. Her fungerer arket som støtte til at drøfte deltagernes oplevelser, behov og mål for rehabiliteringen. Særligt de områder, der markeres med rødt, drøftes med fokus på, hvordan områderne kan adresseres både under opholdet og i den efterfølgende hjemmeperiode.
Ved 2-dages opfølgningen bruges dialogstøttearket også til at sammenligne deltagerens to besvarelser og dermed vurdere eventuelle ændringer over tid. Dette giver mulighed for at følge op på behov for yderligere støtte, fortsat behandling eller nye tiltag.
I forskningsklinikken bruges de indsamlende data på følgende måde:
- Visitationsstøtte: udvalgte PRO-spørgsmål er fremsendt til ansøger før visitation og før HHDD-skema udsendes. Besvarelse af spørgsmålene anvendes til at vurdere deltagernes behov for rehabilitering og tilpasse rehabiliteringsindsatsen til den enkeltes situation.
- Personcentrering og dialogstøtte: under opholdet fungerer PRO-data som et udgangspunkt for individuelle samtaler, hvor både ressourcer og problemområder kan sætte rammen for deltagerens behov for dialog og indsats. PRO-data kan også inddrages, når deltageren udfylder sin egen mål- og handleplan med egne værdier som rettesnor.
- Opfølgning: ved det efterfølgende opfølgningsophold bruges PRO-data til at italesætte mulige ændringer og identificere nye områder, som deltageren fortsat kan arbejdes med.
Kompetencer hos klinikerne
Anvendelsen af dialogstøttearket forudsætter, at forskningsklinikkens medarbejdere har kendskab til de anvendte PRO-redskaber og har erfaring med at omsætte besvarelserne til en meningsfuld samtale med deltageren. I samtalen indkredses, hvilke behov der trænger sig mest på, og som derfor skal indgå i den enkeltes handleplan.
Udover at have en forståelse for de adspurgte domæner, kræver relevant inddragelse af skemaet også indgående kendskab til konsekvenser af sygdom og rehabiliteringsbehov samt evne til at inddrage den enkeltes værdier, ressourcer og livssituation. Hertil kommer kommunikationsevner og grundlæggende terapeutiske kompetencer.
Tabel med oversigt over områder der spørges ind til i Hvordan Har Du Det-skemaet
| Område | Antal spørgsmål | Ophav |
| Livskvalitet | 10 | PROMIS-GH |
| Funktionsevne | 12 | WHODAS 2.0 |
| Smerter | 3 | Udviklet af REHPA |
| Fysisk aktivitet | 2 | Sundheds- og Sygelighedsundersøgelse (SUSY) |
| Dyspnø | 1 | EORTC-C30 |
| Seksualitet | 3 | Inspireret fra Hjerte-PRO |
| Søvn | 1 | EORTC-C30 |
| Fatigue | 3 | EORTC-C30 |
| Kognition | 2 | EORTC-C30 |
| Depression | 9 | PHQ-9 |
| Angst | 7 | GAD-7 |
| Accept | 1 | Udviklet af REHPA |
| Mestring | 2 | Hjerte-PRO |
| Job/uddannelse | 1 | Udviklet af REHPA |
| Økonomi | 1 | WHODAS 2.0 |
| Omgivelser og samfund | 1 | Hjerte-PRO |
| Netværk/Pårørende/Rolle | 3 | SUSY 2019 + KOL-PRO |
| Fritidsaktiviteter | 1 | Udviklet af REHPA |
| Alkohol | 3 | Hjerte-PRO + AUDIT-C |
| Eksistens | 5 | MAPS-meaningfulness |
| Øvrige uddybende spørgsmål | 3 | WISP + Udviklet af REHPA |
Alle PRO-data registreres i REHPA Forskningsdatabase via REDCap, der administreres via OPEN (Odense Patient data Explorative Network), hvor de indgår i både klinisk kvalitetssikring og forskningsprojekter. Databehandlingen sker i overensstemmelse med gældende GDPR-regler, og data anvendes til løbende at udvikle REHPAs projekter samt gennem artikler bidrage til national og international viden om rehabilitering og palliation ved livstruende sygdom (link til projektside om REHPA Forskningsdatabase for rehabilitering og palliation til mennesker med livstruende sygdomme i Danmark (38)).
Tilpasning af REHPAs multikomponente koordinerede tværfaglige ACT-baserede gruppebaserede rehabiliteringsforløb
Forfattere: Christina Maar Andersen, ph.d., psykolog og Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
I TIDieR (Template for Intervention Description and Replication) forstås tilpasning (på engelsk: tailoring) som den proces, hvor en intervention tilpasses bestemte personer, grupper eller kontekster for at øge relevans, tilgængelighed og effekt (8). Tilpasning er nødvendig, når deltagerne har forskellige behov, kulturelle baggrunde, værdier, sproglige forudsætninger, aldre, kompetencer, motivationsniveauer eller helbredsmæssige udfordringer.
Tilpasning beskrives ud fra fire centrale elementer (41):
- Hvad tilpasses: fx indhold, materialer, sproglige formuleringer, intensitet, leveringsform eller timingen af aktiviteter.
- Hvorfor tilpasningen sker: med udgangspunkt i interventionens formål og for at sikre, at indhold og form matcher deltagernes forudsætninger, behov, livssituation og personlige mål.
- Hvornår tilpasningen finder sted: eksempelvis om justeringer sker allerede ved opstart (screening, baseline) eller løbende undervejs på baggrund af feedback og progression.
- Hvordan tilpasningen udføres: herunder de kriterier og processer, der anvendes (principper, data, observationer, dialog), samt en tydelig beskrivelse af, hvordan ændringerne implementeres i praksis, så andre kan forstå og eventuelt gentage tilgangen.
I REHPA arbejdes der med tilpasning ud fra en bio-psyko-social og personcentreret tilgang. De professionelle understøtter, at personens indefra-perspektiv er styrende for rehabiliteringsprocessen. Deltageren anerkendes som ekspert i eget liv og bidrager med viden om, hvad det gode liv indebærer for personen – herunder personlige drømme, ønsker og håb. Denne tilgang betyder, at tilpasning ikke kun handler om at tilpasse indholdet til observerede behov, men også om at integrere deltagerens egne mål, værdier og erfaringer i interventionens udformning (9).
Formålet med tilpasning i REHPA
Formålet er at skabe et rehabiliteringsforløb, der opleves som relevant, meningsfuldt og anvendeligt for den enkelte deltager – både under forløbet og efter hjemkomst.
Med viden om, at mange mennesker med og efter kræft oplever de samme generelle senfølger på tværs af kræftdiagnoser, og at en række indsatser er virksomme på tværs af generelle senfølger, giver det mening at tilbyde et standardiseret gruppeforløb. Med PRO-data får vi viden om, hvad den enkelte deltager oplever af problematikker, samt i hvilket omfang disse påvirker dagligdagen. Det, vi ikke ved på forhånd, er, hvilke problematikker den enkelte ønsker at prioritere i sit eget liv med sine egne værdier som rettesnor for at opleve bedst mulig funktionsevne og livskvalitet.
Det er her, at samspillet eller forhandlingen om rehabiliteringsprocessen mellem deltager og fagprofessionel opstår. Her er den enkeltes behov, værdier og oplevelse af sammenhæng styrende for den enkeltes målsætning og egen engagerende handleplan og dermed for, om læring og strategier kan omsættes til varige ændringer i hverdagen. Undervejs understøtter klinikerne den enkelte deltagers muligheder for at forholde sig mere psykologisk fleksibelt til sig selv og sine handlemuligheder, hvilket understøtter den personcentrerede tilgang.
Tilpasning i REHPA Forskningsklinik
I REHPA er tilpasning et gennemgående princip, der struktureres systematisk i hele interventionen. Tilgangen bygger på en personcentreret praksis, hvor tilpasning sker i de rammer, der sættes for forløbene, i organiseringen af aktiviteter og i mødet med den enkelte deltager. Dermed bliver tilpasning ikke blot et enkeltstående element, men en integreret metode til at sikre, at interventionerne opleves som relevante, meningsfulde og anvendelige. Denne tilgang udfoldes på tre niveauer:
- Strukturelt niveau
- Gruppeniveau
- Individuelt niveau.
Alle med udgangspunkt i den samme personcentrerede praksis.
1. Strukturelt niveau
Strukturel tilpasning indebærer, at interventionen tilpasses allerede i de indledende faser gennem rekruttering, fastsættelse af inklusionskriterier og afdækning af deltageres behov. På denne måde sikres det, at målgruppen afspejler interventionens formål, og at indsatserne kan rettes mod deltagernes forudsætninger og situation, før selve forløbet igangsættes.
2. Gruppeniveau
For det enkelte forløb tilpasses interventionen løbende ud fra gruppens samlede interesser, behov og dynamik. Dette sker bl.a. gennem:
- Tilpasning af læring via øvelser og opgaver i de enkelte indsatser (9).
- Tilpasning af indhold i læringsprocessen, som gruppen viser særlig interesse for, eller som opstår spontant (9).
- Tilpasning til gruppens psykiske sårbarhed og aktuelle dynamik, herunder justering af øvelser, pauser og temaer, samt inddragelse af nyopståede emner, så indholdet forbliver relevant og trygt for alle deltagere.
- Integration af peer-to-peer dialoger, fælles refleksion og individuel selvrefleksion, hvor begreber, som Banduras vikarierende håb, inddrages for at støtte tillid til egne evner (9).
- Arbejde med individuelt identificerede værdier, mål og handleplaner, så den enkelte kan fortsætte rehabiliteringen derhjemme på en måde, der passer til egen livssituation og forudsætninger.
- Understøttelse af, at gruppens læring kobles til hver enkelt deltagers egne mål og forståelse af et meningsfuldt liv med bedst mulig funktionsevne og livskvalitet.
3. Individuelt niveau
På individuelt niveau tilpasses tilgangen gennem de individuelle samtaler deltagerne har med fagprofessionelle. I den sammenhæng benyttes:
- PRO-data fra spørgeskemaet: Hvordan har du det? og dialogstøttearket (se yderligere i afsnittet om patientrapporterede oplysninger ovenfor).
- Deltagerens egne værdier, mål, drømme og ønskede fokusområder til de individuelle samtaler, som deltageren har angivet inden forløbet.
- Observationer af ressourcer, motivation og eventuelle udfordringer undervejs i forløbet.
- Dialog om og tilrettelæggelse af aktiviteter og strategier, der er realistiske og relevante for deltagerens livssituation i egen kontekst (42).
4. Beskrivelse af tilpasning af processen
- Indledende kortlægning: deltagernes behov, mål og ønsker identificeres gennem PRO-data, dialogstøtteark samt forløbsansøgning.
- Løbende observation og justering: under indsatserne anvendes deltagerfeedback, gruppedialoger og underviserens observationer til at tilpasse indhold og arbejdsformer mod aktiv deltagelse (23).
- Individuel planlægning: målsætninger og handleplaner formuleres i dialog med deltageren, så de afspejler personens egne værdier, håb og drømme.
- Efterfølgende anvendelse: arbejdshæfte med øvelse og refleksionsopgaver (åbner PDF) samt slides gives med hjem, så deltageren kan fortsætte rehabiliteringen selvstændigt, tilpasset egne vilkår.
- Evaluering og udvikling: deltagernes evalueringer og feedback bruges systematisk af de fagprofessionelle til at justere og videreudvikle både indholdet af fremtidige forløb og udformningen af individuelle kliniske indsatser.
Det er forventningen, at denne kombination af bio-psyko-social forståelse, personcentreret tilgang og systematisk tilpasning i en gruppebaseret kontekst kan bidrage til, at denne multikomponente intervention både er meningsfuld for den enkelte deltager, mulig at afvikle, relevant for klinikerne og forskningsmæssigt veldokumenteret.
Brugerinvolvering, evaluering og kvalitetsmonitorering
Forfatter: Annette Rasmussen, sygeplejerske, cand.cur., klinisk leder, REHPA
Interventionen er implementeret i REHPA Forskningsklinik i efteråret 2025. Den justeres bl.a. via brugerundersøgelser, der indgår i klinikkens arbejde svarende til REHPAs Strategi for brugerinddragelse 2024-2030 (43).
Deltagerevaluering, der er med til at kvalitetssikre deltagernes læringsrum og udbytte, foregår mundtligt ved forløbets daglige morgensamlinger. Her er der mulighed for at samle op på eventuelle uklarheder.
Der gennemføres en mundtlig evaluering ved afslutningen af hvert forløb. Den suppleres af en systematisk, skriftlig evaluering, hvor deltagerne gennemfører et afkrydsningsskema, hvor de tilkendegiver deres vurdering af relevans og udbytte i anonym form. ’0’ angiver det laveste udbytte og ’5’ det højeste. Der er indsat felt til supplerende kommentarer, hvilket, erfaringer viser, benyttes flittigt.
Både den mundtlige og den skriftlige evaluering gøres til genstand for dialog og refleksion for medarbejdergruppe og REHPAs ledelse. Svarprocenten for udfyldelse af den skriftlige evaluering er ca. 95 %. Kvalitetsindikator på 80 % for gennemførsel af forløb har indtil videre ikke voldt problemer i klinikken.
De patientrapporterede oplysninger (PRO), der indgår i REHPA Forskningsdatabase (åbner projektside på rehpa.dk) inddrages lejlighedsvis også i kvalitetsmonitorering. Derudover indgår i disse data i REHPAs forskningsaktiviteter.
Referencer
- Tasnim Abdalla, Gursharan K Singh, Shiva Pourali Roudbaneh, Dorcas Serwaa, Michelle Peate, Stepped-care models for cancer symptom management: a systematic review of efficacy and cost-effectiveness, JNCI: Journal of the National Cancer Institute, Volume 118, Issue 1, January 2026, Pages 26–48, https://doi.org/10.1093/jnci/djaf153
- Sundhedsstyrelsen (2024). Forebyggelsestilbud til borgere med kronisk sygdom Kvalitetsstandarder Sundhedsstyrelsen, København. https://www.sst.dk/da/udgivelser/2024/Forebyggelsestilbud-til-borgere-med-kronisk-sygdom-Kvalitetsstandarder
- Elnegaard, C., Mikkelsen, T.B., Guldin, M., Thuesen, J. (2022). Kræftrehabilitering i Danmark. Status og udvikling fra 2017 til 2021. REHPA, Videncenter for Rehabilitering og Palliation
- REHPA, Videncenter for Rehabilitering og Palliation (2026). REHPA Strategi 2025. REHPA. https://www.rehpa.dk/wp-content/uploads/2026/01/REHPA-Strategi-2030.pdf
- Indenrigs- og Sundhedsministeriet (2024). Aftale om ny Sundhedsreform 2024. Indenrigs- og Sundhedsministeriet. https://www.ism.dk/temaer/sundhedsreformen-2024
- Indenrigs- og Sundhedsministeriet (2025). Et bedre liv med og efter kræft, Kræftplan V. Indenrigs- og Sundhedsministeriet, København.
- Christiansen, P., Christensen, P., Jensen, A. B., Johansen, C., & Zachariae, B. (2025). Introduktion til kliniske retningslinjer for generelle, tværgående senfølger efter kræft og kræftbehandling. (Klinisk retningslinje/Clinical Practice Guideline). Sundhedsvæsenets Kvalitetsinstitut/Danske Multidisciplinære Cancergrupper. https://www.dmcg.dk/siteassets/kliniske-retningslinjer/opdelt-paa-dmcg/tvargaende-retningslinjer/introduktion-til-kliniske-retningslinjer-for-generelle-senfolger-29-08-2025.pdf
- Hoffmann TC, Glasziou PP, Boutron I, Milne R, Perera R, Moher D, Altman DG, Barbour V, Macdonald H, Johnston M, Lamb SE, Dixon-Woods M, McCulloch P, Wyatt JC, Chan AW, Michie S. Better reporting of interventions: template for intervention description and replication (TIDieR) checklist and guide. 2014 Mar 7;348:g1687. doi: 10.1136/bmj.g1687. PMID: 24609605.
- Maribo T, Ibsen C, Thuesen J, Nielsen CV, Johansen JS, Vind AB (Red.). Hvidbog om rehabilitering, 1. udgave. Rehabiliteringsforum Danmark, Aarhus. 2022.
- Simovska, V., & Jensen, J. M., Carlsson (Eds.). (2024). Sundhedspædagogik i sundhedsfremme. Kbh: Gads Forlag.
- Harris, R. (2021) ACT teori og praksis, Acceptance and Commitment Therapy, Dansk Psykologisk Forlag.
- Grøn, L. (2024) På hverdagens præmisser – hverdagen som kontekst for livsstilsforandringer. I: Sundhedspædagogik i sundhedsfremme red. af Simovska, V., Jensen, J.M. og Carlsson, M.S. Gads Forlag, København.
- Sundhedsstyrelsen (2017) Vidensopsamling om senfølger efter kræft hos voksne. Sundhedsstyrelsen. København. https://www.sst.dk/-/media/Udgivelser/2017/Vidensopsamling-p%C3%A5-senf%C3%B8lger-efter-kr%C3%A6ft-hos-voksne.ashx
- Jensen, A.B., Christiansen, P., Bech, P., Zachariae, B. (2024). Senfølger efter brystkræftsygdom. Ugeskrift for læger. 186:VO2230091. doi:10.61409/V02230091
- Refer, I.F., Hulsbæk, S., Jarlbæk, L., Vind, B.A., Mikkelsen T.B. (2024) Rehabiliteringsbehov hos mennesker med livstruende sygdom. Opgørelse af selvrapporterede rehabiliteringsbehov blandt deltagere i forløb ved REHPA Forskningsklinik 2018-2023. REHPA, Videncenter for Rehabilitering og Palliation.
- Kræftens Bekæmpelse (2023). Kræftpatienters behov og oplevelser med sundhedsvæsnet i opfølgnings- og efterforløbet: Kræftens Bekæmpelses Barometerundersøgelse, del 2. https://mediebibliotek.cancer.dk/m/5b9dba12203a8c06/original/Barometerundersgelsen-del2-2023.pdf
- REHPA (2026). REHPA Strategi 2030 https://www.rehpa.dk/wp-content/uploads/2026/01/REHPA-Strategi-2030.pdf
- Graugaard, C., Giraldi, A., & Møhl, B. (Red.). (2019). Sexologi: Faglige perspektiver på seksualitet. Munksgaard.
- (2001) WHO I International Classification of Functioning, Disability and Health (ICF).
- Wade, D. T. (2005). Describing rehabilitation interventions. Clin Rehabil, 19(8), 811-818. doi:10.1191/0269215505cr923ed
- Matthiesen, H. N., & Brøndum, L. (Eds.). (2016). Den palliative indsats: En patientcentreret tilgang. Kbh: Munksgaard.
- Thuesen J, Elbek JA, Vind AB (Red.). Rehabilitering og palliation – sammenhæng ved livstruende sygdom, 1. udgave. REHPA og Rehabiliteringsforum Danmark, Aarhus.
- Carlson,S. (2024). Sundhedspædagogiske perspektiver på læring og undervisning. I: Sundhedspædagogik i sundhedsfremme red. af: Simovska, V., Jensen, J.M., Carlsson, M.S. Gads Forlag.
- National Comprehensive Cancer Networks Distress Thermometer and Problem List (Holland, Jacobsen, & Riba, 2001).
- Falk, K., & Timm, H. U. (2018). Arkitektur & lindring. REHPA, Videncenter for Rehabilitering og Palliation.
- Falk, K., Nielsen, A. F., Timm, H., & Dalgaard, K. M. (2016). Brugerevaluering af projekt livsrum: Et samarbejde mellem Realdania, Kræftens Bekæmpelse og REHPA, Videncenter for Rehabilitering og Palliation. Retrieved from Nyborg:
- Yuyan Y, Jiaqi L, Ting W, Juan X, Jinfeng W, Jing L. Acceptance and commitment therapy effectiveness for fear of cancer recurrence: A systematic review and meta-analysis. Eur J Oncol Nurs. 2025 Mar 12;76:102862. doi: 10.1016/j.ejon.2025.102862. Epub ahead of print. PMID: 40120332.
- Fawson, S., Moon, Z., Novogrudsky, K., Moxham, F., Forster, K., Tribe, I., Moss-Morris, R., Johnson, C., & Hughes, L. D. (2024). Acceptance and commitment therapy processes and their association with distress in cancer: A systematic review and meta-analysis. Health Psychology Review, 18(3), 456–477.
- Mathew A, Doorenbos AZ, Jang MK, Hershberger PE. Acceptance and commitment therapy in adult cancer survivors: a systematic review and conceptual model. J Cancer Surviv. 2021 Jun;15(3):427-451. doi: 10.1007/s11764-020-00938-z. Epub 2020 Sep 19. PMID: 32949353; PMCID: PMC10960234.
- Pedersen, C. V., Jørgensen, D. S., Rasmussen, A., & Hansen, V. B. (2024). Erfaringer med ACT i mødet med patienter med kræftrelaterede smerter. Fokus på Kræft og Sygepleje, 44(2), 30–33.
- Glintborg, C. (Ed.). (2021). Rehabiliteringspsykologi: en introduktion i teori og praksis. Aarhus Universitetsforlag. ISBN 9788771842647.
- Gloster, A. T., Walder, N., Levin, M. E., Twohig, M. P., & Karekla, M. (2020). The empirical status of acceptance and commitment therapy: A review of meta-analyses. Journal of Contextual Behavioral Science, 18, 181–192.
- Howell, A.J., Passmore, HA. Acceptance and Commitment Training (ACT) as a Positive Psychological Intervention: A Systematic Review and Initial Meta-analysis Regarding ACT’s Role in Well-Being Promotion Among University Students. J Happiness Stud 20, 1995–2010 (2019). https://doi.org/10.1007/s10902-018-0027-7
- Bond, F. W., & Hayes, S. C. (2002). ACT at Work. I F. W. Bond & W. Dryden (Red.), Handbook of Brief Cognitive Behaviour Therapy (s. 117-139). Wiley.
- Lowry, V., Tremblay-Vaillancourt, V., Beaupré, P., Poirier, M.-D., Perron, M.-È., Bernier, J., Morin, A., Cormier, C., Haggerty, J., Ahmed, S., Brodeur, M., David, G., Lambert, S., Laberge, M., Zidarov, D., Visca, R., Poder, T. G., Zomahoun, H. T. V., Sasseville, M., & Poitras, M.-E. (2024). How patient-reported outcomes and experience measures (PROMs and PREMs) are implemented in healthcare professional and patient organizations? An environmental scan. Journal of Patient-Reported Outcomes, 8(1), 133. https://doi.org/10.1186/s41687-024-00795-9
- (u.å.). Patient-reported outcome. Hentet 20. august 2025, fra https://english.sundhedsdatastyrelsen.dk/digital-health-solutions/examples-of-digital-health-solutions/patient-reported-outcome
- Clark, D. (1999). “Total pain”, disciplinary power and the body in the work of Cicely Saunders, 1958-1967. Social Science & Medicine (1982), 49(6), 727–736. https://doi.org/10.1016/s0277-9536(99)00098-2
- Forskningsdatabasen for rehabilitering og palliation til mennesker med livstruende sygdomme i Danmark. (u.å.). REHPA. Hentet 26. august 2025, fra https://www.rehpa.dk/projekter/forskningsdatabasen-for-rehabilitering-og-palliation-til-mennesker-med-livstruende-sygdomme-i-danmark/
- Campbell R, Ju A, King MT, Rutherford C. Perceived benefits and limitations of using patient‑reported outcome measures in clinical practice with individual patients: a systematic review of qualitative studies. Quality of Life Research 2022;31:1597-1620.
- Egholm, C. L., Jensen, S., Wandel, A., & Hørder, M. (2023). The implementation of the 2017 national policy on patient-reported outcomes in Denmark: An overview of developments after six years. Health Policy, 130, 104755. https://doi.org/10.1016/j.healthpol.2023.104755
- Hoffmann TC, Glasziou PP, Boutron I, Milne R, Perera R, Moher D, Altman DG, Barbour V, Macdonald H, Johnston M, Lamb SE, Dixon-Woods M, McCulloch P, Wyatt JC, Chan AW, Michie S. Better reporting of interventions: template for intervention description and replication (TIDieR) checklist and guide. BMJ. 2014 Mar 7;348:g1687. doi: 10.1136/bmj.g1687. PMID: 24609605.
- Bilodeau K, Henriksen C, Lee V, Vachon MF, Charpentier D, Folch N, Pepin J, Pomey MP, Piché L, Fernandez N. The Experiential Learning Pathway of Cancer Survivors as They Recover Their Lives Post-Treatment: A Qualitative Study. Glob Qual Nurs Res. 2022 Apr 11;9:23333936221083026. doi: 10.1177/23333936221083026. PMID: 35572366; PMCID: PMC9099223.
- REHPA (2024). Strategi for brugerinddragelse 2024-2030. Tilgået 24.9.2025: https://www.rehpa.dk/wp-content/uploads/2024/04/Strategi-for-brugerinddragelse-2024-2030.pdf
Udgivet marts 2026. Senest opdateret marts 2026.